توزیع نیروی انسانی سلامت
خلأ متخصص در کدام استانهای ایران بیشتر است؟

برای رسیدن به عدالت در سلامت علاوه بر اینکه در آمد و هزینه خانوارها حائز اهمیت است. توزیع نیروی انسانی و دسترسی به خدمات درمانی در استانها نیز اهمیت دارد. دادههای ارائه شده در این گزارش تعداد متخصصان و پزشکان عمومی در استانهای ایران را نشان میدهد و هدف این تحلیل بررسی پراکندگی نیروی انسانی تخصصی در حوزه پزشکی است. توزیع متوازن نیروی انسانی پزشکی یکی از شاخصهای کلیدی عدالت در سلامت محسوب میشود. علاوه بر درآمد و هزینههای خانوار، دسترسی به پزشکان عمومی و متخصص و حضور نیروی انسانی تخصصی در استانها نقش تعیینکنندهای در امکان بهرهمندی مردم از خدمات درمانی دارد. دادههای ارائه شده در این گزارش شامل تعداد پزشکان عمومی، پزشکان متخصص، فوقتخصص، دندانپزشک، داروساز و دکترای علوم آزمایشگاهی در ۳۱ استان ایران است و هدف این تحلیل بررسی پراکندگی نیروی انسانی پزشکی و پیامد آن بر عدالت سلامت است.
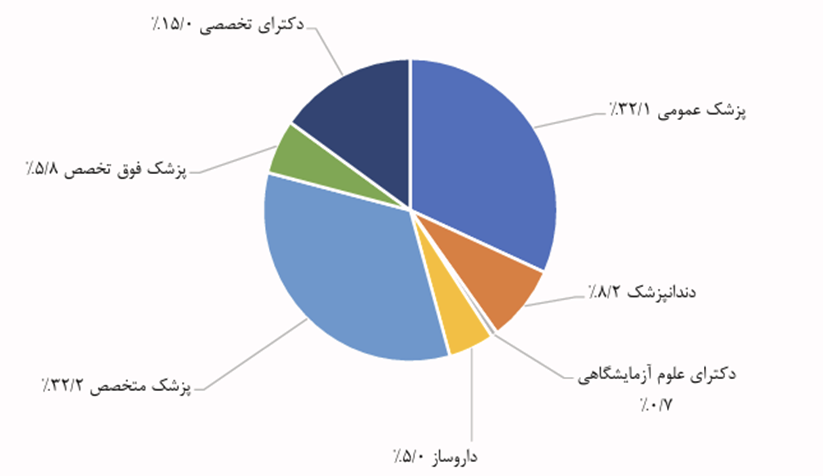
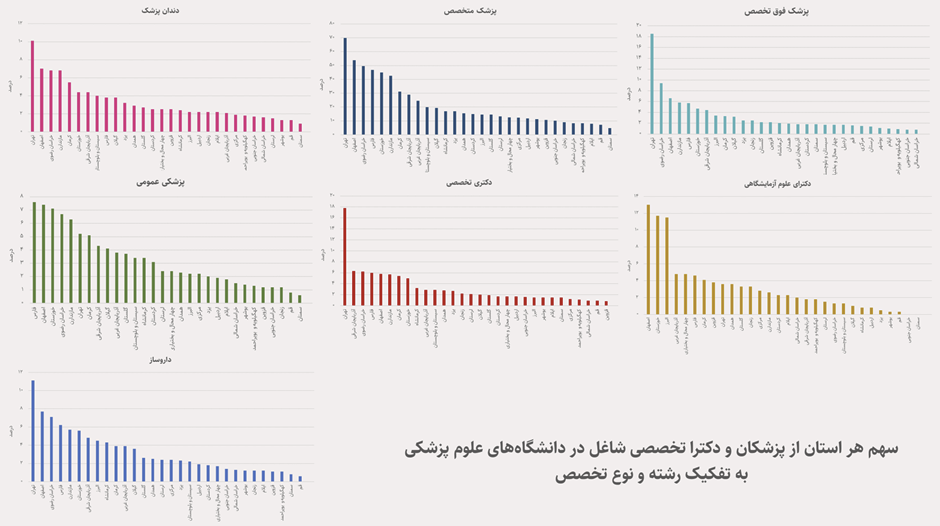
دارندگان مدارک دکتری تخصصی و علوم آزمایشگاهی سهم قابل توجهی از فعالیتهای حرفهای را به خود اختصاص دادهاند، که نمایانگر وابستگی رو به رشد نظام سلامت به دانشهای پشتیبان، تشخیصی و پژوهشمحور است. این تمرکز، پیچیدگی فرآیندهای درمان، افزایش اتکا به فناوری و دادههای آزمایشگاهی و تقویت عقلانیت علمی در پزشکی معاصر را آشکار میکند. با این حال، فاصله میان سهم عددی این گروهها و میزان نفوذ آنها در تصمیمگیریهای بالینی و سیاستگذاری نشان میدهد که تولید دانش به طور خودکار با کسب قدرت نهادی همراه نیست و نابرابری حرفهای در نظام سلامت همچنان ادامه دارد.[1]
پزشکان فوقتخصص، اگرچه از نظر عددی محدود هستند، اما تمرکز سرمایه نمادین، اعتبار حرفهای و درآمد در این گروه، جایگاه آنها را در رأس هرم تخصصی تثبیت کرده است. این وضعیت، منطق «کمیابی سازمانیافته» را نشان میدهد که در آن گروههای کوچک، سهم قابل توجهی از نفوذ و امتیازات ساختاری را به خود اختصاص داده و نقش تعیینکنندهای در جهتدهی به سیاستها و الگوهای درمان ایفا میکنند.
توزیع پزشکان فوقتخصص، با وجود سهم عددی محدود، بیش از سایر گروهها از تمرکز مکانی برخوردار است که موجب محدودیت دسترسی به این سطح از خدمات در اغلب استانها شده و وابستگی به چند قطب اصلی درمانی شکل گرفته است. در غیاب یک نظام ارجاع منطقهای، این تمرکز میتواند فشار مضاعفی بر مراکز مرجع وارد کرده و هزینههای مستقیم و غیرمستقیم بیماران را افزایش دهد. در گروههای دندانپزشکی، داروسازی و علوم آزمایشگاهی نیز اگرچه شدت تمرکز کمتر است، اما همچنان الگوی نابرابر مشاهده میشود و ظرفیتهای تشخیصی و پشتیبان درمان در بسیاری از استانها در سطح حداقلی قرار گرفتهاند. این مسئله بهویژه در مورد علوم آزمایشگاهی اهمیت دارد، زیرا محدودیت در این حوزه میتواند بر کیفیت تشخیص، زمان شروع درمان و اثربخشی مداخلات پزشکی اثرگذار باشد.
اتکای صرف به شاخصهای میانگین، تصویری خوشبینانه از وضعیت منابع انسانی سلامت ارائه میکند و تفاوتهای درونکشوری را پنهان میسازد. استانهای کمتر برخوردار مانند سیستان و بلوچستان، خراسان جنوبی و ایلام دارای تعداد نسبتاً کمی پزشک متخصص و فوقتخصص هستند. برای مثال، سیستان و بلوچستان با ۵۶۰ پزشک متخصص و تنها ۶۱۹ پزشک عمومی، منابع انسانی پزشکی کمتری دارد. این وضعیت میتواند منجر به محدودیت دسترسی به خدمات درمانی تخصصی، افزایش فاصله درمانی و نابرابری در سلامت شود. استانهای میانی مانند اصفهان و خوزستان، با تعداد نسبی مناسب پزشکان عمومی و متخصص، نمونههایی از توزیع متوسط هستند، اما باز هم تفاوتهای قابل توجهی با استانهای پرجمعیت و کمبرخوردار مشاهده میشود. به عنوان مثال، استان اصفهان دارای ۱۳۳۷ پزشک عمومی و ۱۵۱۸ پزشک متخصص است، که نشان میدهد تراکم منابع انسانی در این استان به نسبت جمعیت بالاتر از میانگین کشور است و دسترسی مردم به خدمات تخصصی نسبتاً مناسب است.
توزیع تخصصها نیز نشاندهنده تفاوتهای ساختاری است. برخی استانها مانند آذربایجان غربی با تعداد بالای پزشک متخصص (۶۹۲) اما تعداد کمتر پزشک فوقتخصص (۵۹) مواجه هستند. این موضوع نشان میدهد که نه تنها تعداد کل پزشکان، بلکه ترکیب تخصصها در هر استان، عامل مهمی در تحقق عدالت سلامت است. تحلیل پراکندگی با استفاده از نمودار میلهای نسبت پزشک به جمعیت برای هر استان، تصویری واضح از نابرابری توزیعی ارائه میدهد. استانهایی با نسبت پایین، مانند خراسان جنوبی و ایلام، نیازمند برنامههای هدفمند برای جذب و توزیع نیروی انسانی هستند. در مقابل، استانهایی با تمرکز بالای پزشک، نشاندهنده تجمع منابع انسانی است که اگرچه دسترسی ساکنان آنها را بهبود میبخشد، ولی تفاوت فاحش با استانهای کمبرخوردار را برجسته میکند.
از منظر سیاستگذاری، این تحلیل نشان میدهد که توزیع ناعادلانه پزشکان و متخصصان میتواند شکافهای عدالت سلامت را افزایش دهد. وزارت بهداشت و برنامهریزان سلامت میتوانند با شناسایی استانهای کمبرخوردار، سیاستهای تشویقی، برنامههای توزیع عادلانه و حمایت از نیروی انسانی پزشکی را اعمال کنند.
در این میان، نقش پزشکان عمومی و متخصص، به ویژه در مناطق محروم، حیاتی است. دادهها نشان میدهند استانهای محروم معمولاً تعداد پایین پزشک عمومی و متخصص دارند و بنابراین محدودیت دسترسی به خدمات پایه و تخصصی وجود دارد. به عنوان نمونه، استان ایلام تنها ۱۳۳ پزشک عمومی و ۲۲۷ متخصص دارد، که نسبت به میانگین و میانه پایین است. این وضعیت میتواند باعث افزایش سفرهای درمانی بین استانی، فشار بر مراکز درمانی محدود و طولانی شدن زمان انتظار برای خدمات شود.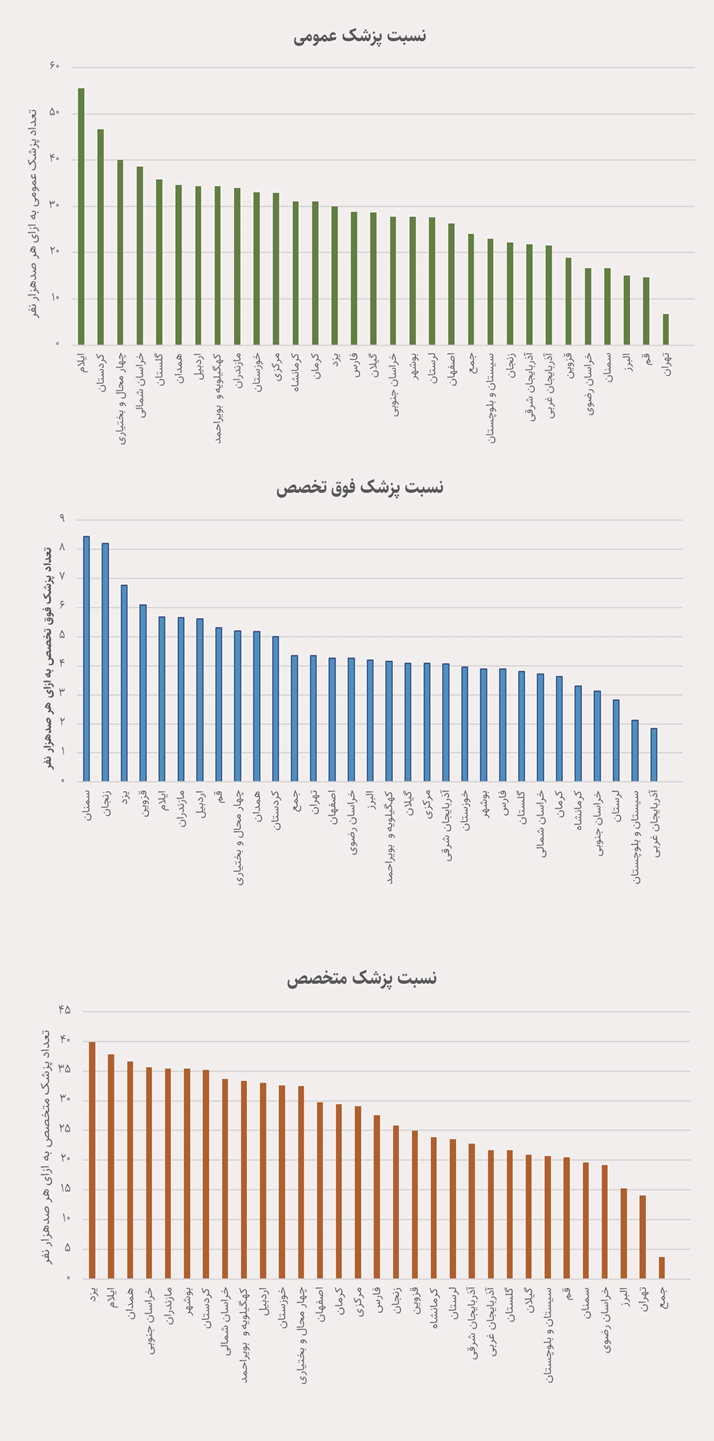
تحلیل دادهها همچنین نشان میدهد که برخی استانها، با وجود جمعیت متوسط، تعداد مناسبی پزشک دارند، اما ترکیب تخصصها نامناسب است. برای مثال، استان البرز با ۴۰۵ پزشک عمومی و ۴۱۲ پزشک متخصص، نسبت به جمعیت ممکن است متوسط به نظر برسد، اما تعداد پزشکان فوقتخصص (۱۱۳) کمتر است و دسترسی به خدمات فوقتخصصی محدود است. این تحلیل تاکید میکند که توزیع فقط بر اساس تعداد کل پزشکان کافی نیست و ترکیب تخصصها نیز مهم است. در مجموع، دادهها نشان میدهند که پراکندگی نیروی انسانی پزشکی در ایران ناهمگن و نابرابر است. نمودارهای میلهای نسبت پزشک به جمعیت، اختلاف استانها با میانگین کشوری و بررسی ترکیب تخصصها نشان میدهند که برخی استانها با کمبود پزشک و متخصص مواجه هستند، در حالی که استانهای پرجمعیت و پایتخت دارای تراکم بالای پزشک هستند. این نابرابری میتواند تاثیر مستقیمی بر دسترسی مردم به خدمات سلامت، کیفیت درمان و تحقق عدالت سلامت داشته باشد.
توزیع نظام سلامت تصویری از تمرکز قدرت، سلسلهمراتب تخصصی و تخصصگرایی ارائه میدهد. پیامدهای این توزیع شامل افزایش هزینهها، کاهش نقش مراقبتهای اولیه، حاشیهنشینی حرفههای مکمل و فاصله میان تولید دانش و تصمیمگیری است. این وضعیت ضرورت بازنگری در پراکندگی نقشها، تقویت کار تیمی و ارتقای جایگاه حرفههای غیرپزشکی را برجسته میکند تا نظام سلامت به سمت کارآمدی و عدالت بیشتر حرکت کند. بر اساس چارچوب مفهومی عدالت سلامت [2] ، این وضعیت نیازمند سیاستهای هدفمند توزیع منابع انسانی است. تمرکز بیش از حد پزشکان در استانهای پرجمعیت و پایتخت، اگرچه دسترسی محلی را افزایش میدهد، ولی نابرابری بین استانی را تشدید میکند. از سوی دیگر، کمبود پزشک در استانهای محروم، دسترسی به خدمات پیشرفته پزشکی را محدود و شکاف سلامت را افزایش میدهد. بنابراین، استفاده از دادههای دقیق برای برنامهریزی منابع انسانی پزشکی، طراحی طرحهای تشویقی و تعیین اولویتهای استانها ضروری است.
[3]کمبود نیروی انسانی سلامت در ایران مسئلهای چندبعدی است که ریشههای آن را باید در همپوشانی عوامل مالی، ساختاری، اجرایی و انگیزشی جستوجو کرد. بررسی گزارشهای سالهای اخیر گزارشهای تحلیلی مرکز پژوهشهای مجلس (۱۴۰۲)[4]، نشان میدهد که این پدیده بیشتر از آنکه ناشی از کمبود مطلق دانشآموختگان باشد، نتیجه ناکارآمدی مکانیزمهای تخصیص، نگهداشت و برنامهریزی نیرو است.[5]
نخستین لایه این مسئله به ساختار بودجهای حوزه سلامت بازمیگردد. در گزارش مرکز پژوهشهای مجلس تأکید شده که سهم بخش بهداشت و زیرساختهای انسانی آن در بودجههای سالانه پایدار نیست و نوسانهای آن برنامهریزی میانمدت دانشگاهها را مختل میکند. در چنین شرایطی دانشگاههای علوم پزشکی قادر به تدوین استراتژیهای جذب نیرو بر اساس نیاز واقعی نیستند. کمبود اعتبارات پایدار برای حقوق و مزایای کارکنان نیز انگیزه ماندگاری در استانهای کمبرخوردار را بهشدت کاهش داده و به تمرکز نیروها در چند قطب برخوردار منجر شده است. نکته مهم این است که محدودیت بودجهای تنها کمیت نیرو را تحت تأثیر قرار نمیدهد بلکه کیفیت توزیع و نگهداشت را نیز تضعیف میکند.
تحلیل توزیع استانی نیروی انسانی سلامت نشان میدهد که ساختار عرضه خدمات پزشکی با تمرکز فضایی قابلتوجه و عدم تعادل پایدار همراه است. مقایسه میانگین و میانه تعداد شاغلان در هر تخصص بیانگر آن است که توزیع اغلب گروههای حرفهای دارای چولگی راست است؛ به این معنا که تعداد محدودی از استانها سهم نامتناسبی از نیروی انسانی را به خود اختصاص دادهاند، در حالی که وضعیت غالب استانها پایینتر از سطحی است که میانگینهای کشوری نشان میدهد. از این منظر، میانه شاخص دقیقتری برای تحلیل وضعیت متعارف استانها و ارزیابی الگوی توزیع خدمات سلامت محسوب میشود.
در مورد پزشکان عمومی و متخصص، اختلاف معنادار میان میانگین و میانه حاکی از تمرکز این نیروها در استانهای برخوردار و دانشگاهمحور است. این تمرکز، در عمل، موجب شده است که سطح دسترسی بخش قابل توجهی از استانها به خدمات پایه و تخصصی کمتر از حد انتظار باشد و نقش مراقبتهای اولیه در تعدیل تقاضا برای خدمات تخصصی تضعیف شود. چنین الگویی میتواند به افزایش مراجعات غیرضروری به سطوح بالاتر درمان و ناکارآمدی در تخصیص منابع منجر شود.
چالشهای منابع انسانی سلامت صرفاً ناشی از محدودیتهای مالی نیست، بلکه ریشه در ضعف ساختاری نظام پیشبینی، برنامهریزی و مدیریت نیروی انسانی دارد. فقدان سامانه یکپارچه دیدهبانی موجب ناهماهنگی پایدار میان عرضه و تقاضای تخصصها و تداوم نابرابریهای منطقهای شده است. در سطح اجرایی، ناکارآمدی سازوکارهای استخدام، انتقال و نگهداشت، بهویژه در استانهای کمبرخوردار، چرخه بازتولید کمبود نیروی متخصص را تشدید کرده است. در مجموع، شواهد بر ضرورت اصلاحات ساختاری مبتنی بر داده، تقویت سیاستهای پایدار نگهداشت و بازطراحی نظام برنامهریزی منابع انسانی بهعنوان پیششرط تحقق عدالت توزیعی در نظام سلامت تأکید دارد.
1. [1] Olver P, Bohn MK, Adeli K. The central role of laboratory medicine in public health and patient care. Clin Chem Lab Med.
[2] World Health Organization. A conceptual framework for action on the social determinants of health. Geneva: WHO; 2010. Available from: [https://www.who.int/publications/i/item/9789241500852](https://www.who.int/publications/i/item/9789241500852)
[3] برگرفته از دادههای مرکز آمار- گزارش سالنامۀ بهداشت و درمان 1402
[4] مرکز پژوهشهای مجلس شورای اسلامی. بررسی لایحه بودجه سال ۱۴۰۲: اعتبارات حوزه سلامت. تهران: دفتر مطالعات اجتماعی؛ ۱۴۰۱.
